今回は再生医療についてです。
京都大学の山中伸弥氏がノーベル生理学・医学賞を受賞した際に話題となりました。
山中氏は人工多能性幹細胞(iPS細胞:induced pluripotent stem cell)という様々な体の細胞に変換が可能な色々の能力とほぼ無限の増殖性をもつ細胞を作製したことで受賞しました。
ネズミの研究で作製成功となったのが2006年。ノーベル賞獲得が2012年です。
これを機に日本の再生医療は様々な研究・治療が進んできています。
しかし、普通に生活していれば
「うわー、ノーベル賞やって!!すごいな~」
「これって何がすごいんやろうな~」
と思うことでしょう。確かに身近な話ではないためイメージができないかと思います。しかし、医療現場では少しづつですが再生医療が手術方法として確立しているようです(軟骨や半月板など)。
そこで今回は、半月板再生医療についての文献を発見したため、説明させていただきます。
本日の文献
文献:関矢一郎;「滑膜由来幹細胞移植による半月板再生」,分子リウマチ治療 vol.10 no.2 2017
半月板について
半月板の基礎に関しては以下の項を参照してください。
前述でも述べたように、半月板損傷は自然治癒し難いと言われています。
普通は安静にしておけば治るとお考えでしょう。
ではなぜ治らないのでしょうか?
要素は3つです
1:半月板は血流が辺縁部の30%に限られている(血流が悪い)
2:細胞の密度が低い
3:体重がかかるストレスにさらされる
また、半月板の機能低下・消失は変形性膝関節症の原因となると言われています。
そこで、著者は半月板に対して滑膜(膝関節の膜)由来の幹細胞(自己複製能と様々な細胞に分化する能力(多分化能)を持つ特殊な細胞)を補う研究を行なっています。
滑膜幹細胞とは膝の滑膜組織を200g採取し、自分の血液を使い培養を行うことで9人中全員が1000万細胞以上採取できた。
比較として、骨髄液を約2ml採取したが、幹細胞を1000万細胞以上採取できたのは9人中2人であった。
よって、滑膜幹細胞が骨髄幹細胞よりも有利といえる。
前段階臨床研究(今回の研究の前に行った基礎的な研究)
前段階の研究としては動物実験を行なっています。
今回は豚を使用した研究でした。
半月板に針で繰り返し穴を開けて、変性断裂モデル(半月板が痛んでいる膝)を作成した。
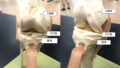
半月板を縫合した後(通常は縫合してもくっつき難いと言われている)滑膜幹細胞液を半月板縫合部に10分間つけた。
片側のみ幹細胞を使用すると、細胞投与側の膝が未投与側と比べて半月板の治癒が早かった。
今回の研究
前段階研究の成果をもとに、半月板切除術適応となる半月板に対して縫合術を行い、滑膜幹細胞を移植する研究を2014年より開始。
手術2週間前に採血を実施し、自己血清を準備。
関節鏡視下で半月板縫合術と滑膜を0.5g採取し、14日間培養。
培養後、関節鏡視下で半月板縫合部に滑膜幹細胞を10分間染み込ませ、移植する。
「滑膜幹細胞による半月板縫合後の治癒促進」の概要
本研究を5人の患者で実施すると、2年後の評価時に全員で治療結果の改善を認め、重篤な有害事象は認めなかった。
これらの研究で、滑膜生幹細胞移植により半月板が再生することを期待する治療法と言える。
結論
加齢による変形性膝関節症は軟骨と同時に半月板機能が低下します。
上記のような研究で、半月板断裂だけでなく、変形性膝関節症に対しても小さな傷での手術と組み合わせて滑膜幹細胞移植を利用することで、若年者でも高齢者でも治療の幅が広がり、半月板切除による変形性膝関節症を助長しにくくなることが考えられます。
このような研究は一般の人たちでは知り得ない情報ですが、医療者たちは研究で新しい治療法の確立を目指しています。
実際、膝関節に関しては軟骨培養による再生医療も行われています。
新たな治療法の自家培養軟骨ジャックに関しては
J-TEC様のホームページを見ていただければ分かりやすいかと思います。
J-TEC様ホームページ
少しずつでも情報が開示されてくれば嬉しいですね。

コメント